Stellen Sie sich vor: Eine simple Handhygiene reduzierte die Müttersterblichkeit von 18,2% auf 2,1% in nur zwei Monaten. Diese bahnbrechende Erkenntnis aus dem Jahr 1847 legte den Grundstein für das Konzept der Asepsis in der Medizin. Heute ist die Keimfreiheit ein unverzichtbarer Bestandteil der medizinischen Hygiene und Infektionsprävention.
Asepsis, abgeleitet aus dem Griechischen für „ohne Fäulnis“, beschreibt die vollständige Abwesenheit von Krankheitserregern. In der modernen Medizin umfasst sie eine Reihe von Maßnahmen, die darauf abzielen, eine sterile Umgebung zu schaffen und aufrechtzuerhalten. Von der Sterilisation chirurgischer Instrumente bis hin zur Desinfektion der Haut – jeder Schritt dient dem Ziel, Infektionen während medizinischer Eingriffe zu verhindern.
Die Bedeutung der Asepsis geht weit über den Operationssaal hinaus. Sie spielt eine entscheidende Rolle in der gesamten Gesundheitsversorgung, von der Wundversorgung bis hin zur Prävention nosokomialer Infektionen. Durch die konsequente Anwendung aseptischer Techniken können Krankenhäuser die Verbreitung von Krankheitserregern eindämmen und die Patientensicherheit erheblich verbessern.
Schlüsselerkenntnisse
- Asepsis bezeichnet die Abwesenheit von Krankheitserregern
- Handhygiene reduzierte historisch die Müttersterblichkeit drastisch
- Aseptische Techniken sind essentiell für die Infektionsprävention
- Keimfreiheit ist ein Grundpfeiler der modernen medizinischen Hygiene
- Asepsis umfasst verschiedene Maßnahmen zur Schaffung steriler Umgebungen
Definition von Asepsis
Asepsis bezeichnet in der Medizin den Zustand der Keimfreiheit. Sie spielt eine zentrale Rolle bei der Vermeidung von Krankenhauskeimen und der Schaffung einer sterilen Umgebung. Das Konzept der Asepsis wurde in Deutschland bis 1890 entwickelt und hat seitdem die medizinische Praxis grundlegend verändert.
Begriffserklärung und Ursprung
Die Begriffe Asepsis und Antisepsis sind recht jung – weniger als 100 Jahre alt. Chirurgen prägten diese Ausdrücke zunächst ohne genaue Kenntnis mikrobiologischer Zusammenhänge. Ernst von Bergmann und Curt Schimmelbusch führten das Konzept der Asepsis in Deutschland ein.
Bedeutung in der modernen Medizin
In der heutigen Medizin sind aseptische Techniken unverzichtbar. Sie kommen bei der Sterilisation von Instrumenten, der Raumluftsterilisation und der Wundversorgung zum Einsatz. Der Laminar Flow sorgt für eine keimfreie Luftströmung im Arbeitsbereich. Bei der Wundbehandlung nutzt man sterile Materialien und die No-Touch-Technik.
Abgrenzung zur Antisepsis
Während die Antisepsis Mikroorganismen auf lebendem Gewebe bekämpft, zielt die Asepsis darauf ab, das Eindringen von Keimen in eine sterile Umgebung zu verhindern. Ein historisches Beispiel: Semmelweis führte die Händedesinfektion mit Chlorwasser ein, ohne bakteriologische Grundlagen zu kennen. Dies zeigt, dass hygienisches Denken auch ohne mikrobiologisches Wissen möglich war.
„Die Cholera-Epidemie in Hamburg in den 1890er Jahren wurde überwunden, nicht weil der Cholera-Erreger entdeckt wurde, sondern weil Robert Koch empfahl, Trinkwasser abzukochen.“
Geschichtliche Entwicklung der Asepsis
Die Medizingeschichte zeigt, dass aseptische Praktiken schon vor der Entdeckung von Mikroorganismen existierten. Hygienepioniere wie Ignaz Semmelweis führten im 19. Jahrhundert bahnbrechende Maßnahmen ein. Er empfahl Ärzten die Händedesinfektion mit Chlorwasser, ohne die bakteriologischen Zusammenhänge zu kennen.
Max von Pettenkofer, ein Wegbereiter der modernen Hygiene, lehnte zwar die Idee bakterieller Krankheitserreger ab, legte aber den Grundstein für heutige Hygienepraxen. Die Bekämpfung der Cholera-Epidemie in Hamburg im 19. Jahrhundert erfolgte nicht aufgrund der Entdeckung des Erregers, sondern durch Robert Kochs Empfehlung, Trinkwasser abzukochen.
Im 20. Jahrhundert markierte die Entdeckung des Penicillins durch Sir Alexander Fleming 1929 einen Meilenstein in der Infektionsprävention. Doch die Einführung von Antibiotika führte paradoxerweise zu einer Vernachlässigung aseptischer Techniken und einem Anstieg von Krankenhausinfektionen.
- Mittelalter bis 1850: Salmonella typhi, Clostridium tetani
- 1850-1940: Streptococcus pyogenes
- 1940-1960: Staphylococcus aureus
- 1960-1985: E. coli, Klebsiella, Serratia, Pseudomonas
- Seit 1985: S. aureus, S. epidermidis, Enterobacteriaceae, Pseudomonas
Seit 1990 stellen multiresistente Erreger wie MRSA, VRE und MRGN neue Herausforderungen an die Infektionsprävention. Die Geschichte der Asepsis zeigt, dass kontinuierliche Anpassung und Weiterentwicklung hygienischer Maßnahmen unerlässlich sind.
Grundprinzipien aseptischer Techniken
Aseptische Techniken bilden das Rückgrat der medizinischen Hygiene und Infektionsprävention. Sie umfassen verschiedene Maßnahmen zur Vermeidung von Krankheitserregern in medizinischen Einrichtungen.
Sterilisation von Instrumenten
Die Sterilisation medizinischer Instrumente ist ein zentrales Element der Infektionsprävention. Verschiedene Sterilisationsverfahren kommen zum Einsatz, um Keime auf Instrumenten abzutöten. Der Bedarf an sterilen Materialien sollte genau eingeschätzt werden, um unnötige Rückläufe zu vermeiden.
Personalhygiene und Schutzkleidung
Strenge Personalhygiene ist unerlässlich. Händedesinfektion vor und nach jedem Patientenkontakt reduziert das Infektionsrisiko erheblich. Das Tragen steriler Handschuhe ist bei Tätigkeiten mit Körperflüssigkeiten oder bei Wundversorgung vorgeschrieben.
Raumhygiene und Umgebungskontrolle
Die Kontrolle der Umgebung spielt eine wichtige Rolle bei der Infektionsprävention. Saubere Arbeitsflächen und die Vermeidung von Kontamination sind entscheidend. In Pflegeheimen, wo bereits über zehn Prozent der Bewohner mit MRSA-Keimen besiedelt sind, ist die Raumhygiene besonders wichtig.
„Nosokomiale Staphylokokken-Infektionen werden am häufigsten über die Hände übertragen.“
Die Umsetzung dieser Grundprinzipien erfordert kontinuierliche Schulungen des Personals und strikte Qualitätssicherung. Nur so kann eine effektive Infektionsprävention in medizinischen Einrichtungen gewährleistet werden.
Aseptische Arbeitstechniken im Krankenhaus
In Krankenhäusern sind aseptische Arbeitstechniken unverzichtbar, um Krankenhauskeime zu bekämpfen und eine sterile Umgebung zu schaffen. Diese Hygienemaßnahmen schützen Patienten vor Infektionen und tragen zur Genesung bei.
Regelmäßige Händedesinfektion ist eine der wichtigsten Maßnahmen. Das Krankenhauspersonal muss vor und nach jedem Patientenkontakt die Hände gründlich desinfizieren. Sterile Kleidung und Ausrüstung sind ebenfalls Pflicht.
Die Verwendung von Einwegmaterialien reduziert das Risiko von Kreuzkontaminationen. Räume und Oberflächen werden gründlich gereinigt und desinfiziert, um eine sterile Umgebung zu gewährleisten.
- Einsatz von 2%igen Chlorhexidingluconat-Lösungen zur Hautantisepsis
- Schulungen des Personals nach ANTT-Standard
- Anwendung der No-Touch-Technik bei der Wundversorgung
Neue Empfehlungen zielen darauf ab, die Versorgung von Gefäßzugängen zu verbessern. Maßnahmen-Bündel für aseptische Techniken können den unnötigen Einsatz von Antibiotika verringern und Resistenzen eindämmen.
Die Erfahrung des Ausführenden spielt eine entscheidende Rolle bei der Durchführung invasiver Eingriffe.
Die Einhaltung dieser Hygienemaßnahmen ist entscheidend, um nosokomiale Infektionen zu verhindern und die Patientensicherheit zu gewährleisten.
Sterilisationsverfahren und -methoden
Sterilisationstechniken sind entscheidend für die Keimfreiheit medizinischer Instrumente. In deutschen Krankenhäusern kommen verschiedene Verfahren zum Einsatz, um Infektionsrisiken zu minimieren.
Dampfsterilisation
Die Dampfsterilisation ist weit verbreitet. Dabei werden medizinische Instrumente hohen Temperaturen und Druck ausgesetzt. Das zerstört Mikroorganismen zuverlässig. Dieses Verfahren eignet sich besonders für hitzebeständige Materialien.
Chemische Sterilisation
Für empfindliche Geräte kommt die chemische Sterilisation zum Einsatz. Spezialgase wie Ethylenoxid durchdringen das Material und töten Keime ab. Nach der Behandlung müssen die Instrumente gründlich belüftet werden.
Physikalische Sterilisationsverfahren
Zu den physikalischen Methoden zählt die Strahlensterilisation. Dabei kommen Gamma- oder Elektronenstrahlen zum Einsatz. Diese Technik wird oft für Einwegprodukte genutzt.
Vor der eigentlichen Sterilisation ist eine gründliche Reinigung und Desinfektion der Instrumente nötig. Nur so kann eine vollständige Keimfreiheit erreicht werden. Die Wahl des richtigen Verfahrens hängt von Material und Einsatzbereich ab.
- Dampfsterilisation für hitzebeständige Materialien
- Chemische Sterilisation für empfindliche Geräte
- Strahlensterilisation für Einwegprodukte
Die korrekte Anwendung dieser Sterilisationstechniken ist entscheidend für die Patientensicherheit. Regelmäßige Schulungen des Personals tragen dazu bei, dass die Verfahren fachgerecht durchgeführt werden.
Raumluftsterilisation und Laminar Flow
Die Raumluftsterilisation, auch als Laminar Flow bekannt, ist ein fortschrittliches Verfahren zur Schaffung einer sterilen Umgebung im Operationssaal. Diese Technik gewährleistet höchste Luftreinheit und minimiert das Risiko von Infektionen.
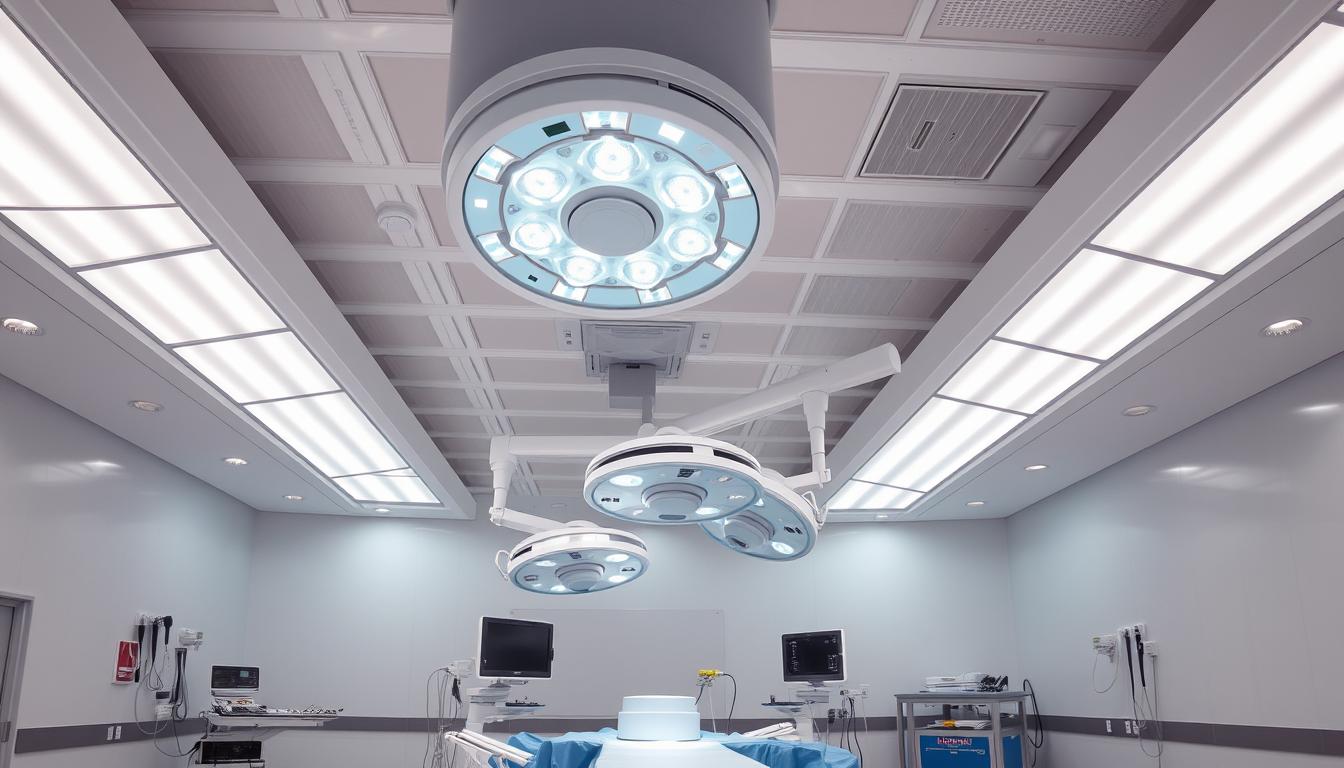
Im Zentrum des Verfahrens steht eine laminare Luftströmung von oben nach unten. Diese Strömung filtert die Luft und verhindert das Eindringen von Keimen in den sterilen Bereich. Bodennahe Abluftsysteme entfernen aufgewirbelte Partikel effektiv.
Das medizinische Personal trägt spezielle Schutzkleidung:
– Geschlossene, partikelarme Overalls
– Dicht abschließende Stiefel
– Kopfbedeckung und Gesichtsmasken
– Sterile Einweghandschuhe
In besonderen Fällen wird sogar die ausgeatmete Luft kontinuierlich abgesaugt. Diese Maßnahmen garantieren ein Höchstmaß an Keimarmut im Operationssaal.
„Die Raumluftsterilisation bietet das höchste erreichbare Maß an mikrobieller Reinheit und ist unverzichtbar für moderne chirurgische Eingriffe.“
Durch den Einsatz dieser Technologie wird eine optimale sterile Umgebung geschaffen. Dies ist besonders wichtig bei komplexen Operationen, bei denen jede Kontamination schwerwiegende Folgen haben könnte.
Bedeutung der Asepsis in der Chirurgie
Die Chirurgische Wundversorgung ist ein entscheidender Faktor für den Erfolg einer Operation. Asepsis spielt dabei eine zentrale Rolle. Sie verhindert das Eindringen von Krankheitserregern in den Körper und senkt das Risiko postoperativer Komplikationen.
Operationsvorbereitung
Vor dem Eingriff steht die gründliche Sterilisation von Instrumenten und Umgebung im Fokus. Die Operationshygiene beginnt mit der Desinfektion des OP-Saals und der Vorbereitung des Patienten. Eine unnötige Haarentfernung wird vermieden. Falls nötig, erfolgt sie kurz vor der OP mit einem elektrischen Haarschneider.
Intraoperative Maßnahmen
Während der Operation kommen strenge aseptische Techniken zum Einsatz. Das OP-Team trägt sterile Kleidung und Handschuhe. Alle Instrumente und Materialien sind steril. Die Aufrechterhaltung der Normothermie und Normoglykämie des Patienten ist wichtig für die Infektionsprävention.
Postoperative Versorgung
Nach der OP erfolgt die aseptische Wundversorgung. Sie umfasst die Verwendung steriler Verbandmaterialien und moderner Wundversorgungstechniken. Regelmäßige Verbandwechsel mit der No-Touch-Technik sind entscheidend. Eine sorgfältige Hautpflege und Kontrolle auf Reizungen fördern die Heilung.
„Die Prävention postoperativer Infektionen ist ein Eckpfeiler der modernen Chirurgie. Aseptische Techniken sind hierbei unerlässlich.“
Die konsequente Anwendung aseptischer Prinzipien in der Chirurgie trägt maßgeblich zur Verbesserung der Patientensicherheit und Behandlungsergebnisse bei.
Aseptische Wundversorgung
Die aseptische Wundversorgung ist ein zentraler Bestandteil des Wundmanagements. Sie spielt eine entscheidende Rolle für die Heilung und Infektionsprävention. Aseptische Wunden entstehen durch gezielte invasive Eingriffe und weisen keine Entzündungszeichen auf.
Bei der Versorgung mehrerer Patienten gilt eine klare Reihenfolge:
- Aseptische Wunden
- Kontaminierte Wunden
- Infizierte Wunden
Jede Wunde wird mit sterilen Materialien behandelt. Die No-Touch-Technik kommt zum Einsatz, um eine Kontamination zu vermeiden. Dieser Ansatz ist entscheidend für die Sterilität im Wundmanagement.
- Händedesinfektion vor jedem Patientenkontakt
- Verwendung steriler Instrumente und Materialien
- Tragen von Schutzkleidung bei infizierten oder großflächigen Wunden
- Lückenlose Dokumentation des Wundverlaufs
Die Infektionsprävention steht im Fokus der aseptischen Wundversorgung. Durch die Einhaltung dieser Maßnahmen wird das Risiko von Komplikationen minimiert und die Heilung gefördert. Eine regelmäßige Schulung des Personals in aseptischen Techniken ist unerlässlich für eine effektive Wundversorgung.
Prävention nosokomialer Infektionen
Nosokomiale Infektionen stellen eine ernsthafte Bedrohung für Patienten in Krankenhäusern dar. In Deutschland treten diese Krankenhauskeime mit einer Rate von 10% bis 30% in Risikobereichen wie Intensivstationen auf. Jährlich sterben über 30.000 Patienten direkt an den Folgen solcher Infektionen.
Risikofaktoren
Zu den Hauptrisikofaktoren für nosokomiale Infektionen zählen:
- Lange Krankenhausaufenthalte
- Invasive medizinische Eingriffe
- Geschwächtes Immunsystem
- Unzureichende Hygienemaßnahmen
Präventionsstrategien
Effektive Infektionskontrolle erfordert umfassende Hygienemaßnahmen. Dazu gehören:
- Konsequente Händedesinfektion
- Einsatz von Schutzkleidung
- Regelmäßige Schulungen des Personals
- Strikte Einhaltung aseptischer Techniken bei invasiven Eingriffen
Speziell ausgebildete Krankenhaushygieniker spielen eine Schlüsselrolle bei der Umsetzung dieser Strategien. Sie überwachen die Einhaltung der Hygienevorschriften und schulen das Personal in korrekten Verfahren zur Infektionskontrolle.
„Über 90% aller nosokomialen Infektionskrankheiten werden durch Kontakt übertragen.“
Durch konsequente Anwendung präventiver Maßnahmen lässt sich das Risiko von Krankenhauskeimen deutlich reduzieren. Dies verbessert nicht nur die Patientensicherheit, sondern senkt auch Kosten durch verkürzte Krankenhausaufenthalte.
Qualitätssicherung in der Asepsis
Die Qualitätssicherung in der Asepsis ist ein zentraler Baustein für die Infektionsprävention in medizinischen Einrichtungen. Sie umfasst verschiedene Maßnahmen, die dazu beitragen, die Keimbelastung zu minimieren und Patienten bestmöglich zu schützen.
Dokumentation und Kontrolle
Ein effektives Hygienemonitoring ist unerlässlich für die Aufrechterhaltung aseptischer Standards. Regelmäßige Kontrollen der Sterilisationsverfahren und mikrobiologische Untersuchungen der Umgebung helfen, die Wirksamkeit der aseptischen Maßnahmen zu überprüfen. Die genaue Dokumentation aller Prozesse ermöglicht es, Schwachstellen zu identifizieren und schnell darauf zu reagieren.
Personalschulung
Die kontinuierliche Schulung des medizinischen Personals ist ein Eckpfeiler des Qualitätsmanagements in der Asepsis. Mitarbeiter müssen stets über die neuesten Hygienerichtlinien informiert sein und diese konsequent umsetzen. Regelmäßige Fortbildungen zur korrekten Händehygiene, zum Anlegen von Schutzkleidung und zur Desinfektion von Arbeitsflächen sind entscheidend für eine erfolgreiche Infektionsprävention.
Die Implementierung von umfassenden Qualitätsmanagementsystemen unterstützt die konsequente Einhaltung aseptischer Standards. Durch die Kombination von sorgfältiger Dokumentation, regelmäßigen Kontrollen und gezielten Schulungen lässt sich das Risiko nosokomialer Infektionen deutlich reduzieren und die Patientensicherheit erhöhen.